

- 返回首页
- 联系我们
- 公众号


我院多学科协作为一例多合并症嗜铬细胞瘤患者
成功实施外科手术
文/罗书锋 陈芳梅
谢华勰 图/陈雪 李慧萍 谢华勰
近日,由我院泌尿外科牵头,联合内分泌科、医学影像科、心血管内科、呼吸内科、普通外科、麻醉科及重症医学等专业,通过多学科协作,成功为一例存在多种合并症、病情高度复杂的大体积嗜铬细胞瘤患者实施高难度的麻醉及腹腔镜手术治疗,展现了我院在疑难复杂病例的多学科诊疗上具有强大的综合实力。
病情复杂,多次住院难愈
来自陆川姚阿姨今年62岁,自幼有哮喘,因高血压病、糖尿病等病常年药不离口,还因甲亢行了甲状腺大部分切除术。2019年9月起出现血压控制不良,反复心悸、气紧、呼吸困难及水肿,在某三甲医院诊断左肾上腺肿瘤、高血压病
、心功能衰竭、支气管哮喘、肺部感染、糖尿病、肾功能不全、贫血、电解质紊乱,经会诊认为合并症多、病情复杂,手术风险极大,不建议外科治疗肿瘤。经保守治疗症状虽有减轻,但出院后姚阿姨的上述症状反复发作,因反复因心功能衰竭住院治疗;同时,CT检查发现左肾上腺肿瘤不断增大,短短数月体重即降到70余斤。
问诊我院,内外科联手查病因
在外院多次住院难治后,2020年5月18日,姚阿姨由家属带到我院泌尿外科就诊。罗书锋副主任医师接诊并详细询问病史后,初步考虑为左肾上腺嗜铬细胞瘤。因存在多种内科合并症,一般情况欠佳,经多科协商后姚阿姨首先入住我院内分泌科。钟嫄副主任医师、姚冰娜主治医师迅速完善了肿瘤的内分泌定性及影像学定位检查。检查结果显示,姚阿姨的血浆儿茶酚胺显著升高,甲氧基去甲肾上腺素(NE)超过正常上限倍12倍;CT扫描提示左肾上腺恶性肿瘤7cm×6cm,有周围器官侵犯,姚阿姨的左侧肾上腺肿瘤诊断为恶性嗜铬细胞瘤。同时检查发现姚阿姨血压、血糖控制不良,心功能Ⅲ级,存在明显低氧血症,经积极内科治疗后合并症得到改善。
6月2日,姚阿姨转入泌尿外科并由罗书锋负责治疗。经会诊,心血管内科吕海权主任为其进行了冠脉及肾动脉造影,结果排除冠心病及肾性高血压,查明既往顽固性高血压、反复心功能衰竭及肾功能不全与肿瘤导致的高儿茶酚胺血症有关。补充检查后诊断为:1.左肾上腺恶性嗜铬细胞瘤 2.高血压病 心功能Ⅱ级 2.支气管哮喘 3.肺部感染 4.2型糖尿病
5.慢性肾功能不全(失代偿期)6.中度贫血。
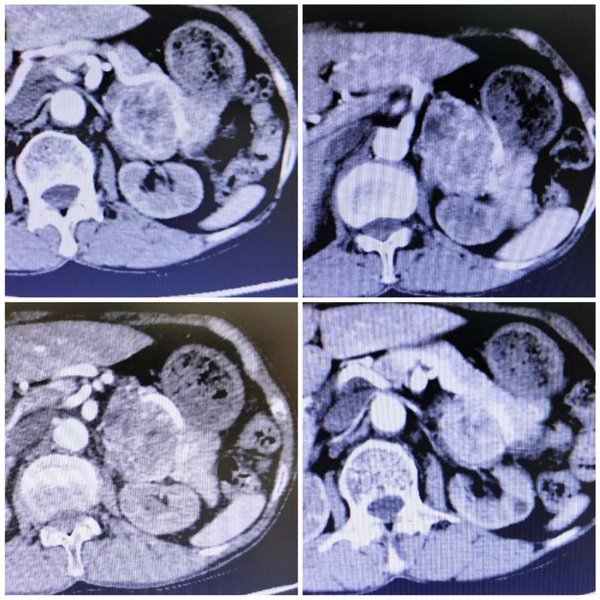
肿瘤与周围脏器大血管血管关系密切

血浆甲氧基去甲肾上腺素显著升高
重重困难,多学科诊疗显实力
肾上腺嗜铬细胞瘤临床较少见,瘤体突然释放儿茶酚胺可引发多脏器临床危急情况,其中心血管系统损害是最致命的并发症,包括急性心肌梗死、高血压危象、高血压与低血压交替发作和恶性心律失常等,嗜铬细胞瘤还会引起肾上腺危象、抽搐昏迷、酮症酸中毒等,常常危及患者生命。外科手术完整切除是嗜铬细胞瘤最有效的治疗方式,但手术可诱发严重并发症可能导致患者死亡。诊疗指南对嗜铬细胞瘤患者的术前血压、心率及循环容量有严格的要求,充分的术前准备是手术成功的关键。
摆在姚阿姨面前:如果不手术切除肿瘤则可能因多脏器功能损害及肿瘤扩散危及生命;如果选择手术则可能因多合并症、肿瘤高量分泌儿茶酚胺导致麻醉手术存在巨大风险。在科内讨论后,罗书锋将病情的复杂性及治疗风险详尽告知患者及家属,并同时告知可选择转上级医院治疗。姚阿姨及家属经再三考虑后,选择在我院进行手术治疗,并表示承担一切手术风险及不良结局。
面对复杂的病情和患者、家属极大的信任,在医务部大力支持下,泌尿外科联合内分泌、医学影像、心内、呼吸内、普外、麻醉、重症医学等专业组成了涵盖齐全的多学科诊疗团队(MDT)为姚阿姨进行诊治。MDT团队除泌尿外科成员外,包括姚清深主任、吕海权主任、刘军主任、岑裕铭主任、杨传主任、黄羽主任、钟嫄副主任医师,阵容强大、堪称“豪华”。 6月9日,首次MDT会诊认为:姚阿姨左肾上腺肿瘤符合恶性嗜铬细胞瘤,肿瘤体积大并累及胰腺、脾脏及周围大血管,有多个滋养血供来源,腹膜后淋巴结肿大。肿瘤根治性切除范围应包括瘤体、胰体胰尾、脾脏及腹膜后淋巴结,手术难度巨大,建议泌尿外及普外专业联合手术。同时,患者存在诸多合并症,预计术前准备较难达到指南推荐的手术条件,仅能选择在条件相对成熟下进行手术,手术风险巨大,术中麻醉管理要求极高。
为最大限度降低麻醉、手术风险,减少并发症发生,MDT团队各专业从术前准备阶段即全程介入患者的治疗,吕海权主任、黄羽主任及钟嫄副主任医师专业针对患者的慢性合并症及感染、低氧血症、贫血、电解质紊乱等诸多问题提出了治疗意见,并对围术期间血压、心率、血糖、心肺功能的全程管理给出方案。在MDT团队的持续跟进下,泌尿外科治疗组就姚阿姨的合并症、主要脏器功能进行了长达3周的术前治疗调整,后经多学科评估认为手术条件相对成熟。手术室、麻醉科、重症科、输血科均为即将进行的手术作出了充分准备。
 MDT会诊
MDT会诊
迎刃而上,惊心动魄攻克难关
长达3周的准备后,6月22日我院泌尿外科联合普外二区联合为姚阿姨进行全麻腹腔镜下根治性左肾上腺肿瘤切除术。刘军主任、陈芳梅副主任医师为患者实施麻醉并全程管理。
 刘军主任、陈芳梅副主任医师为患者实施麻醉
刘军主任、陈芳梅副主任医师为患者实施麻醉
在手术室罗燕主管护师建议下,手术创新性采用了“骑马射箭”式体位,术中通过左右微调术床即可兼顾腹腔镜手术及可能中转开放手术的不同要求。
 罗燕主管护师、黎莎怡为患者摆取“骑马射箭”式手术体位
罗燕主管护师、黎莎怡为患者摆取“骑马射箭”式手术体位
在郑业辉主任、李化升主任指导下,罗书锋副主任医师首先主刀进行手术。术中见肿瘤被结肠、左肾、胰腺、胃底、脾脏紧密包裹,血供丰富,极易出血。面对大体积的肿瘤、横膈下狭小的操作空间、紧密的脏器包裹及一触即升的血压,传统开放手术几乎“无处下手”。手术团队充分发挥了腹腔镜技术精细操作的优势,通过小幅度牵张周围组织,精准地按解剖层次将结肠、左肾、胰腺与肿瘤解剖分离,完成肿瘤腹侧、下极、肾面的游离,并离断肿瘤下方血供。
 罗书锋副主任医师等在为患者进行腹腔镜手术
罗书锋副主任医师等在为患者进行腹腔镜手术
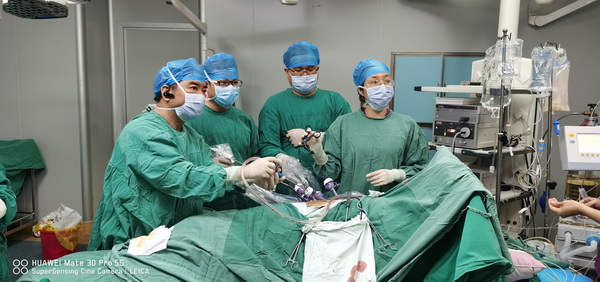 姚清深主任联合主刀手术
姚清深主任联合主刀手术
手术接着由姚清深主任主刀进行离断胰体、分离胃底、切除脾脏。与术前判断一致,粗大的脾动静脉呈“C”形环抱瘤体并严重粘连。手术过程惊心动魄,肿瘤稍有牵张血压急剧飙升、最高达220/140mmHg。给麻醉管理形成了巨大压力。刘军主任带领下,麻醉团队快速、灵活甚至超常规的应用血管活性药物后,姚阿姨的血压迅速下降到手术操
作安全范围。姚清深主任凭借丰富的外科经验及娴熟的腹腔镜技术,在麻醉管理的有力加持下顺利进行受侵脏器切除。最后游离肿瘤背侧及清扫区域淋巴结,为避免持续牵张瘤体导致血压飙升、靶器官受损及出血,手术团队更改策略,取小切口快速离断肿瘤背侧附着组织切
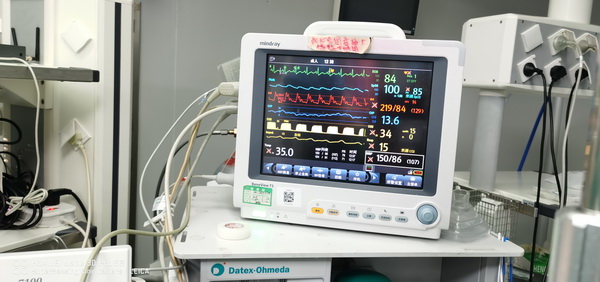 术中牵张肿瘤血压即显著升高
术中牵张肿瘤血压即显著升高
除病灶。麻醉团队预见性的升压治疗避免了患者切除肿瘤后出现休克血压。在医护齐力、多学科协作下,姚阿姨麻醉及手术获得成功。
协同坚守,患者顺利康复出院
手术结束后,姚阿姨按计划术后转入重症医学科(ICU)治疗。面对患者可能出现的低血容量休克、肾上腺皮质危象、恶性心律失常、脱机困难、呼吸衰竭、感染、出血及胰漏等诸多并发症风险,我院ICU早已提前调集技术力量,备齐应急物资、药品,大力帮助姚阿姨渡过难关。在杨传主任入带下,ICU团队积极为患者进行糖皮质激素替代、循环调整、纠正酸碱平衡及电解质紊乱、抗感染及呼吸机支持等治疗。
 ICU杨传主任、泌尿外科罗书锋副主任医师联合查房
ICU杨传主任、泌尿外科罗书锋副主任医师联合查房
经过ICU团队不懈努力,姚阿姨术后第1天即成功实现脱离呼吸机,但随后出现发热,痰培养鲍曼不动杆菌阳性。在及时有效调整抗生素治疗后病情迅速好转,有效避免了患者术后呼吸衰竭。经过ICU的4天支持治疗及严密观察,姚阿姨平稳渡过严重并发症的危险关卡,于6月26日转入泌尿外科病房进行治疗。
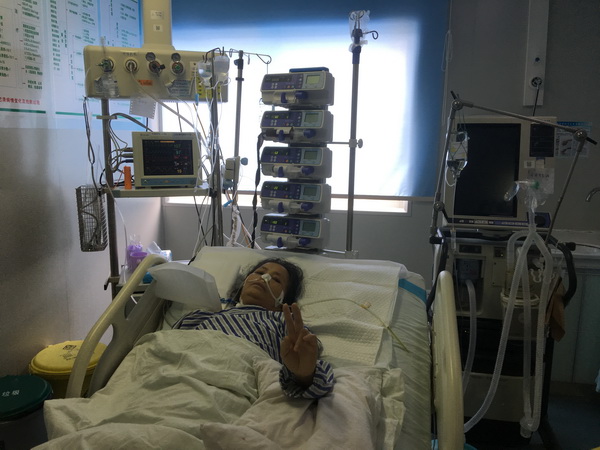 术后第1天患者早期脱离呼吸机成功
术后第1天患者早期脱离呼吸机成功
转入泌尿外科病房后,姚阿姨出现了术后早期肠梗阻,胰漏并继发左横膈下及左胸膜腔积液,持续腹胀并反复呕吐。在姚清深主任亲自指导下,经过积极治疗姚阿姨的肠梗阻症状短期得到缓解,恢复正常进食;超声介入室协助下,罗书锋副主任医师为患者实施了精准穿刺引流,积极治疗3周后胰漏及积液消失。在MDT团队及泌尿外科医护团队的精心治疗和护理下,姚阿姨术后恢复良好,逐步生活自理,血糖稳定,术后复查血浆儿茶酚胺降至正常,脱离降压药物血压正常,于7月28日顺利出院。
 患者康复出院
患者康复出院
我院通过多学科协作诊疗为本例多合并症、复杂性嗜铬细胞瘤患者成功实施高难度的麻醉及外科手术治疗并获得理想效果,展现了各相关学科已取得长足发展,标志着我院具备强大的多学科协作诊疗能力。